Giovanna F., 73 aa, viene accompagnata in PS una domenica mattina per episodio di alterazione dello stato di coscienza, al risveglio, descritto dal marito come respiro stertoroso, non contattabilità, rigidità muscolare, risolto spontaneamente in alcuni minuti. Non presenta precedenti cardiologici in anamnesi, se non un noto blocco di branca destra (BBdx). Come unico fattore di rischio cardiovascolare maggiore invece riferisce una iperlipidemia in trattamento dietetico.
All’ingresso appare vigile, orientata spazio-temporalmente, l’esame obiettivo neurologico non evidenzia deficit di lato. Lamenta astenia e malessere generalizzato con dolore toracico aspecifico riferito modesto (4-5/10). Obiettivamente presenta toni cardiaci validi, ritmici, senza soffi significativi, è in compenso di circolo, i polsi periferici sono simmetrici, non vi sono soffi carotidei.
Questi i parametri all’accesso: PA 140/75 mmHg, FC 70r, SatO2 98%, TC 36°C
L’ ECG (figura 1) mostra Ritmo sinusale condotto con BBdx ed Emiblocco posteriore sx con alterazioni secondarie ripolarizzazione.

Agli ematochimici: emocromo, funzione renale, epatica, elettroliti risultano nei limiti. La Troponina I (TnI) risulta non significativamente aumentata (0.04 ng/ml; limite superiore di norma: 0.07 ng/L).
Si esegue una TAC encefalo, che risulta negativa per lesioni degne di nota.
Il collega del pronto soccorso, visionato l’ECG, ritiene di praticare un massaggio del seno carotideo:
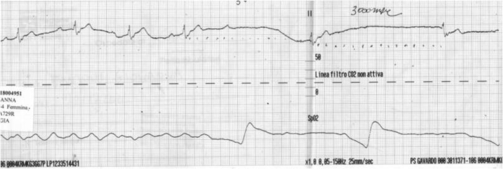
(figura 2): a sx, si evoca allungamento PR e pausa (fino a 3 sec) sintomatica per vertigini (non perdita di coscienza).
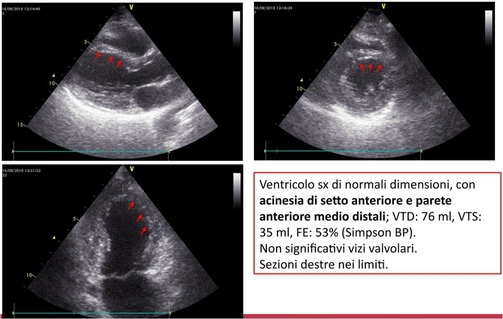
Giunge a questo punto alla nostra attenzione, per sospetta bradiaritmia sintomatica per sincope. A completamento della valutazione, eseguiamo un Ecocardiogramma (figura 3) che mostra un ventricolo sx di normali dimensioni, con chiara acinesia di setto anteriore e parete anteriore medio distali; il volume telediastolico è normale (76 ml) e la frazione d’eiezione (FE) lievemente ridotta (53%). Non vi sono significativi vizi valvolari, ne’ versamento pericardico. Le sezioni destre sono nei limiti, come pure l’aorta (ascendente, arco, sottodiaframmatica).
Giovanna viene quindi accolta in UTIC per sospetta sindrome coronarica acuta (NSTEMI); si iniziano: anticoagulante (Enoxaparina), duplice anti-aggregazione (ASA; Ticagrelor), Nitroglicerina e.v. a bassa dose. L’algia toracica si risolve progressivamente in alcune ore. Si rileva un picco di TnI a 6 h di 1.8 ng/ml e quindi un successivo calo.
Emodinamica e parametri si mantengono, stabili, non si hanno variazioni ECG significative, non aritmie ne’ pause. Non episodi di perdita di coscienza.
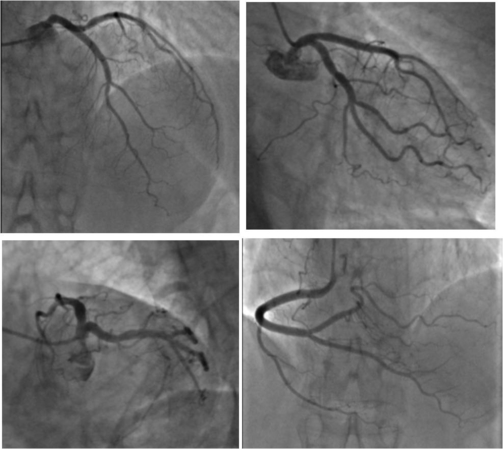
Il giorno successivo esegue la coronarografia che ha mostrato coronarie esenti da lesioni significative (figura 4).
Le indagini proseguono con un Elettroencefalogramma, che documenta: anomalie theta aguzze e sharp-waves fronto-temporali dx con tendenza a diffusione.
Viene eseguita quindi una RMN encefalo che dimostra un’ alterazione di segnale in sede temporo-mesiale dx, di diametro massimo 25 mm, priva di enhancement, compatibile con glioma a basso grado di malignità.
La diagnosi dopo valutazione neurologica è quindi: Infarto miocardico con coronarie esenti da lesioni ostruttive (MINOCA). Crisi epilettica generalizzata. Lesione gliale temporo-mesiale dx.
Iniziata terapia con Levetiracetam con indicazione a follow-up neurologico. Rimanente tp: ASA, Atorvastatina. La paziente viene dimessa asintomatica dopo 5 giorni.
Al follow- up cardiologico di 3 e 6 mesi: Giovanna è asintomatica, in compenso di circolo. L’ECG invariato. L’ECG sec. Holter (24 h) è negativo per bradiaritmie. All’ecocardiogramma: la cinetica ventricolare sinistra è completamente normalizzata.
La paziente non ha presentato recidive epilettiche in terapia. La RMN encefalo di controllo (a 6 mesi) documenta stabilità del glioma.
Discussione
In accordo ai dati presenti in letteratura, l’infarto miocardico può essere una complicanza rara di crisi epilettiche generalizzate singole o ricorrenti. Può presentarsi in pazienti con aterosclerosi coronarica, ostruttiva, con necessità di rivascolarizzazione, oppure subcritica. In letteratura è presente però anche un numero limitato di casi con documentazione angiografica di coronarie completamente esenti da lesioni come nella nostra paziente, con aspetti non tipici per la classica Sindrome di Tako Tsubo, di cui l’epilessia può essere un fattore trigger.
I meccanismi fisio-patologici supposti alla base di tale patologia chiamano in causa un mismatch tra fabbisogno metabolico cardiaco e ossigeno fornito dal circolo coronarico durante la crisi, per aumentata attività muscolare durante la crisi stessa, o un massiccio rilascio sistemico di catecolamine, quindi meccanismi in realtà condivisi con la S. di Tako Tsubo.
Da osservare come lo stato post-critico può rendere difficile il riconoscimento dei sintomi di infarto (come nella nostra paziente) e come occorra quindi un adeguato grado di sospetto clinico, per poter identificare la patologia cardiologica in atto e assicurare monitoraggio e terapie adeguate.
Inoltre, nel nostro caso il massaggio ha dimostrato ipersensibilità del seno carotideo, che non appariva però correlato a una storia clinica di sincope con meccanismo riflesso e non ha riprodotto perdita di coscienza. In accordo alle recenti linee guida ESC sulla sincope (2018), in tali condizioni deve essere considerato un riscontro aspecifico.
Bibliografia:
- Montepietra S, Cattaneo L, Granella F, et al. Myocardial infarction following convulsive and nonconvulsive seizures. Seizure. 2009;18:379-81.
- Ghadri JR, Wittstein IS, Prasad A, et al. International Expert Consensus Document on Takotsubo Syndrome (Part I): Clinical Characteristics, Diagnostic Criteria, and Pathophysiology. Eur Heart J. 2018;39:2032-2046.
- The Task Force for the diagnosis and management of syncope of the European Society of Cardiology (ESC). 2018 ESC Guidelines for the diagnosis and management of syncope. European Heart Journal 2018;39:1883–1948.